30-летние мужчина и женщина обратились в инфекционную клинику с жалобами на кожный зуд в течение 3 дней. Они сообщили, что около недели не выходили на улицу. При медицинском осмотре у мужчины были обнаружены зудящие папулы на туловище и животе (фото А). На животе женщины было обнаружено несколько эритематозных пятен, некоторые из них имели точки в центре и отходящие от них змеевидные каналы, что придавало им вид кометы (фото В). Из-за опасений заражения в доме была осмотрена мебель супругов. Были обнаружены обычные мебельные жуки, также известные как Anobium punctatum, разновидность жуков, сверлящих дерево. Поскольку было известно, что обычные мебельные жуки могут быть переносчиками микроскопического клеща Pyemotes ventricosus, также известного как европейский соломенный чесоточный клещ, был поставлен клинический диагноз - дерматит P. ventricosus. В этом случае поражения кожи развиваются в течение 24 часов после безболезненных укусов клещей и могут иметь форму кометы, как это было замечено в данном случае. Зараженная мебель супружеской пары была убрана. Было проведено лечение местными глюкокортикоидами и антигистаминными препаратами, повреждения кожи рассосались через 8 дней.
Лобковые вши
59-летний мужчина обратился в отделение дерматологии с 4-недельным сильным зудом в области лобка. За 16 недель до обращения у него был сексуальный контакт с новой партнершей. При физикальном осмотре были замечены маленькие коричневые гниды фото А и подвижные крабовидные вши фото А [стрелка] и В,
О дерматологии
Всем привет! Я врач дерматовенеролог-косметолог (на самом деле еще трихолог и дерматоонколог, но если так долго представляться вы решите что я пришел выделываться) А я здесь не за этим собственно. За 10 лет работы у меня накопились гигабайты авторского контента, фото различных новообразований, дерматозов, микроскопий и конечно куча историй. Возможно это кому-то интересно, да и у меня будет мотивация все это систематизировать в блоге. Сразу говорю, диагнозы по фото не ставлю и лечение не назначаю, максимум могу глянуть не опухла или как)
С чего начинать так и не решил, поэтому расскажу про одну из своих любимых тем, клеща демодекс (угревая железница)
Многие источники утверждают, что клещ живет на коже у каждого человека, однако могу сказать что это не так. У большинства пациентов я не видел ни одной особи в поле зрения под микроскопом, у некоторых 2-3, но клинических проявлений нет. По настоящему досаждать демодекс начинает, когда количество особей увеличивается до 4-5 и более. Поскольку демодекс обитает преимущественно на коже век и лба, над бровями, в складках вокруг носа и рта, на подбородке, в наружном слуховом проходе - ощущения от такого соседства не из приятных. Люди жалуются на зуд, папуло-пустулезную сыпь, воспаление век и резь в глазах (при поражении демодексом волосяных фолликул ресниц)
Как правило заболеванию подвержены взрослые, со сниженным иммунитетом, себореей, акне - это благоприятная среда для клеща, питается он секретом сальных желез (себумом) и эпителиальными клетками
Что касается лечения-оно как правило длительное. Противопротозойный препарат минимум на 3 недели, чтобы закрыть жизненный цикл клеща, соскобы с кожи/ресницы на анализ не реже раза в месяц, наружно мази/болтушки с метронидазолом, подушки, наволочки-все в химчистку, от перьевых вообще избавляемся, считается что клещ может жить в них, диета без острого/соленого и тд.
Тем кто любит все простое, советское…есть такое средство. Это дегтярное мыло, да воняет, да сушит кожу но по отзывам хорошо работает против клеща. Многие берут препараты в вет. аптеках, поскольку животных демодекс тоже попадает, но тут советовать не берусь.
А вот собственно и он сам на предметном стекле. Как прикрутить видео пока не понял, ссылку не открывает, а зря. Он там очень активно шевелит ногам усами глазами и проникновенно смотрит https://rutube.ru/video/private/403d99f87b6544265cf26138d7f5...
Озарение
Иногда по техническим причинам веду дерматологический приём в кабинете хирурга с соответствующей табличкой. И некоторые пациенты на вопрос: - "Есть ли жалобы по коже?" Начинают рассказывать о хирургических проблемах типа геморроя, варикоза или болях в пятке. Сегодня миловидная юная дева пожаловалась на внезапное искривление мизинца и даже продемонстрировала:
Дерматологи всея Руси, выручайте
Прекрасно понимаю абсурдность обращения без личного посещения, но все же, очень интересно - ведь ни один из 10 посещенных мною дерматологов так и не поставил точного диагноза.
Итак, дано - вот такая хрень на ладонях и ступнях, четко очерчена. Воспаляется с неким периодом, закономерность ТОЛЬКО во времени. Проявляется в покраснении ткани под кожей, некой отечности и вот такими пузырями - они тоже под кожей.
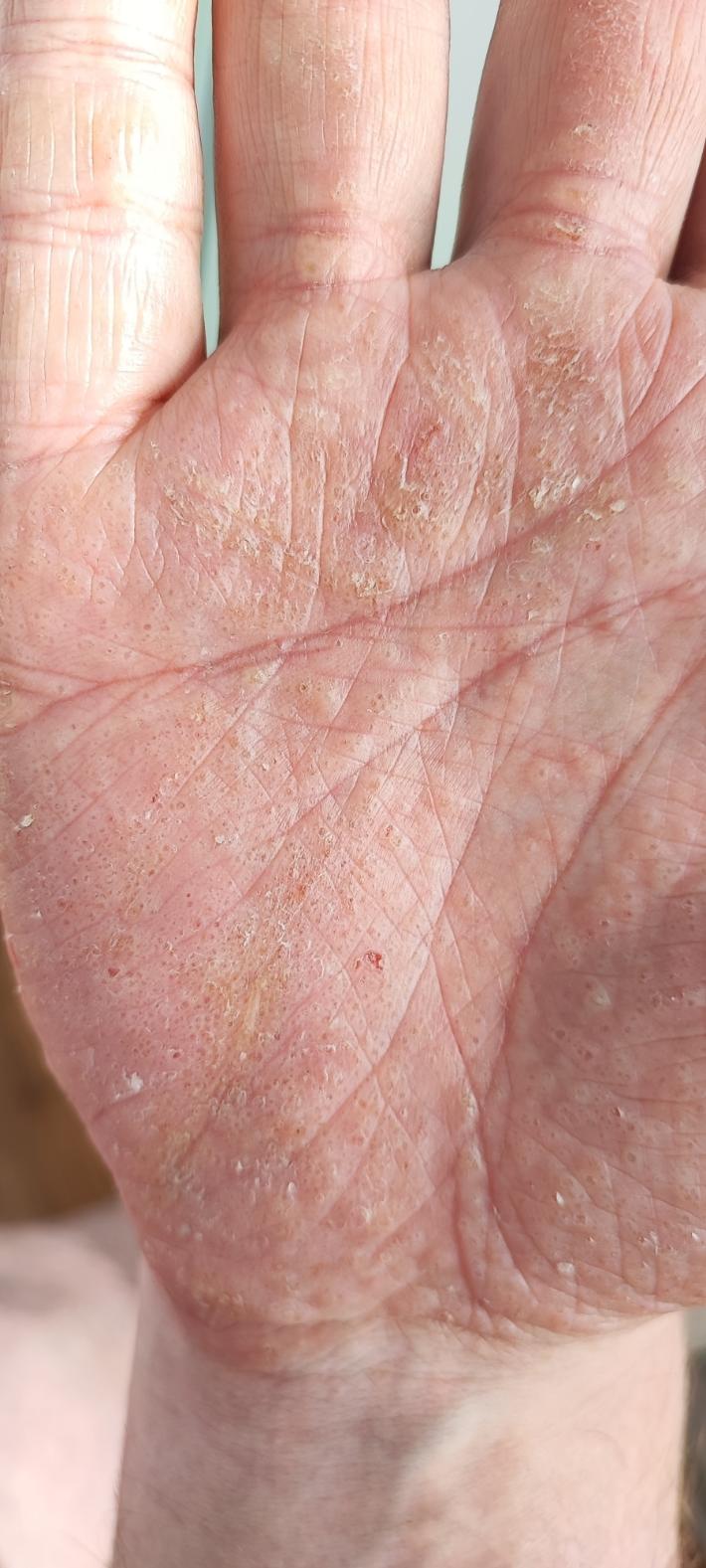
Естественно, это все чешется.
В первые 2-3 дня возникают эти пузырьки, начинается отек и выраженное покраснение. Спустя примерно неделю (акридермы и подобное не облегчает и не помогает) начинается восстановительный процесс. Верхний слой кожи грубеет, потихоньку отходит, отображая колодцы, оставшиеся от пузырей.
С месяца два назад заметил, что если чесать ладонью об ладонь, то огрубевшая снаружи кожа покрывается... синим цветом. Даже на только что вымытых руках. Также пот окрашивает подмышки у одежды (в темный цвет какой-то).
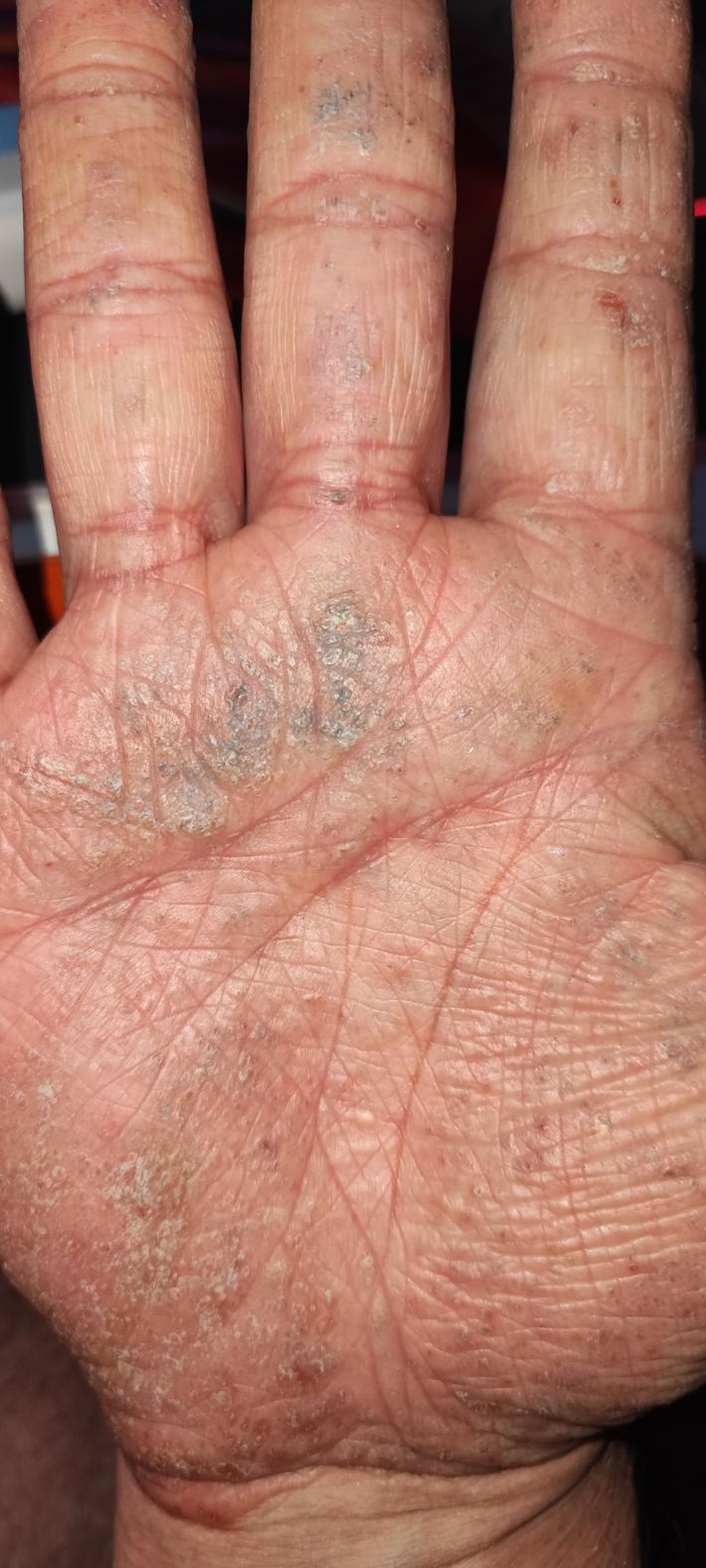
Мучаюсь с подобным с 18 лет (сейчас 32). Было дело, прокалывал дипроспан (да, он все убирал), но вот уже полтора года без уколов.
На ступнях то же самое. Четко очерченное воспаление, периодически обостряющееся и не снимаемое никакими мазями и таблетками - проходит само.
Принимаю аевит периодически, пропивал витамины В. В больнице проводили терапию капельницами тиосульфата, также прокалывали антибиотик курсом в 10 дней... Не вспомню название, что-то на ц. Сидел на больничной диете с месяц. Пил всякие противоаллергенные, успокоительные.
Эффекта нет, эта хрень живет своей жизнью.
Еще вспомнил. Когда происходит обострение этой ерунды, начинают на теле вылезать прыщи - фолликулёзного характера. Немного, но неприятно. Есть ли связь?
По анализам все ок, повышены эозинофилы, но незначительно, плюс лейкоциты. Брали кусочек кожи на анализы, все в порядке, кроме наличия вот этой вот жидкости в пузырьках. Гастроэнтерология тоже в норме.
Уважаемые врачи, куда копать, к кому бежать? Хотя б, пожалуйста, намекните, может, в вашей практике было подобное(
Задолбался(
Простите за сумбур!
Не всё комедон, что из кожи торчит - сальные нити
Сегодня коротенький пост вне заявок, навеянный вчерашним приёмом.
На профосмотре девушка чуть за двадцать. В анамнезе указывает акне и сообщает, что наблюдается у дерматолога в коммерческой клинике. При осмотре обращаю внимание на ровную, гладкую кожу лица и спины без намёков на угревые высыпания. Уточняю действительно ли она наблюдается по поводу акне и где высыпания.
Мне демонстрируют что-то вроде этого:
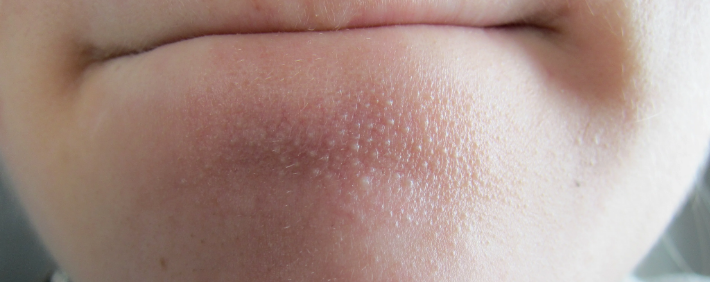
По словам её врача, это "зачатки комедонов", которые вырастут в полноценные угри или, ещё хуже - в глубокие прыщи с гнойными головками, если их не лечить.
Нет! Это не зачатки, не зародыши и не начальная стадия комедонов. Это нормальное состояние кожи с поэтическим названием - сальные нити (sebaceous filaments).
Данный термин вошёл в употребление на так давно и во многих учебниках могут использоваться такие понятия как: микрокомедоны, фолликулярные слепки, фолликулярные нити или просто содержимое инфундибулума (часть волосяного фолликула над сальной железой).
Сальные нити представляют собой цилиндрические образования из бактерий, клеток кожи и кожного сала, располагающиеся в полости волосяного фолликула. Эти структуры облегчают перемещение кожного сала от сальной железы к поверхности и, соответственно, участвуют в формировании водно-липидной мантии кожи.
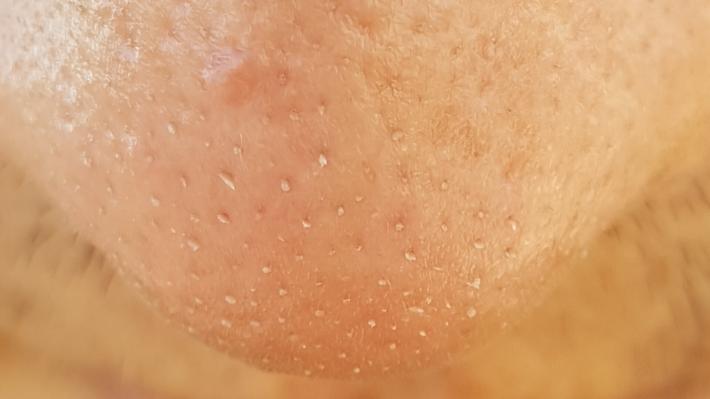
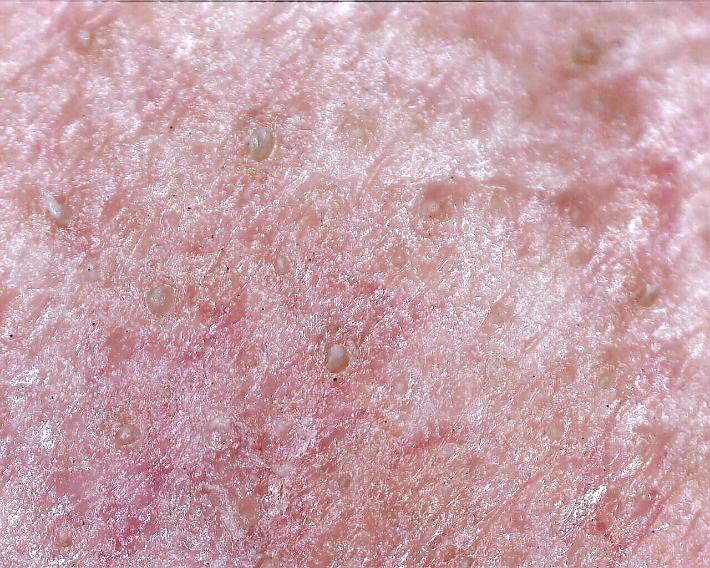
Сальные нити есть у каждого; они являются естественной частью кожи и неотъемлемым компонентом сально-волосяного комплекса. Как правило они белого или желтоватого цвета, встречаются в местах с высокой плотностью и активностью сальных желез, так называемой T-зоне и наиболее заметны на боковых поверхностях носа. Избыточное выделение себума приводит к тому, что сальные нити становятся более выраженными и заметными, а атмосферное окисление может вызывать окрашивание их наружных концов в тёмный цвет.
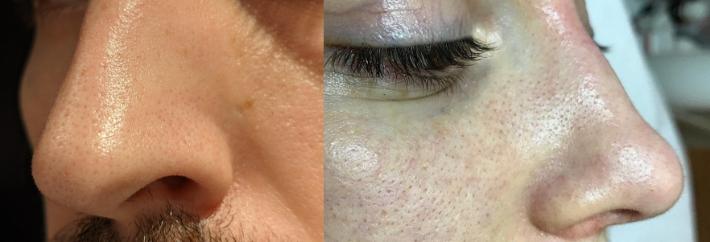
В чём отличие от комедонов?
Основное отличие от открытых комедонов, в том, что сальные нити не блокируют проток сальной железы и не препятствуют естественному выходу кожного сала на поверхность. Комедон это по сути плотная пробка, он крупнее просвета протока и растягивает кожную пору. Сальная нить мягкое и относительно рыхлое образование, она принимает форму протока, не блокирует и не деформирует его.
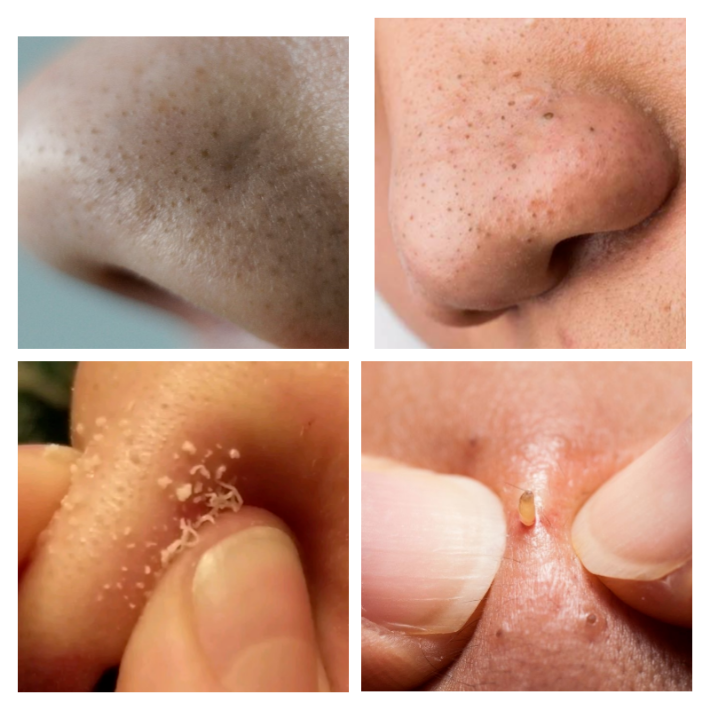
Итак, это нормальные структуры кожи. Избавиться от них раз и навсегда невозможно, так как после удаления они всегда полностью восстанавливаться в течение 3-4 недель, но можно свести к минимуму их внешние проявления. И механическое выдавливание однозначно не самый лучший метод.
Факторы, влияющие на сальные нити
Возраст
С возрастом поры увеличиваются в размере, а сальные нити становятся более заметными; это связано с уменьшением выработки коллагена и потерей эластичности кожи. Кроме того, естественный процесс отшелушивания омертвевших клеток начинает замедляться после 30 лет.
Генетика
Наш тип кожи определяется генетически и повлиять на это можно только условно. У людей с жирным типом кожи вырабатывается больше себума, что приводит к расширению пор и появлению более заметных сальных нитей.
Воздействие солнца
На первый взгляд солнце подсушивает кожу и поры сужаются, а несовершенства скрываются загаром. Но повреждающий эффект ультрафиолетового облучения вызывает увеличение выработки кожного сала, что со временем приводит к появлению более заметных сальных нитей. Плюс, воздействие солнечных лучей разрушает коллаген, в результате чего кожа обвисает, а поры становятся более заметными.
Гигиена
Если регулярно не удалять излишки себума и омертвевших клеток с поверхности кожи, то это может приводить к накоплению кожного сала в устьях фолликулов и окислительному окрашиванию из-за чего сальные нити становятся более заметными.
Способы устранения
Механическое удаление
Специальными инструментами (петля Видаля и ложка Уно) или клейкими полосками\масками (pore strips).
Самый быстрый, но неоднозначный способ, так как травмируется кожа и сами фолликулы, что может послужить причиной появления рубцов, стойкого расширения пор и присоединения инфекции. Инструментами нужно уметь пользоваться и обязательно дезинфицировать.
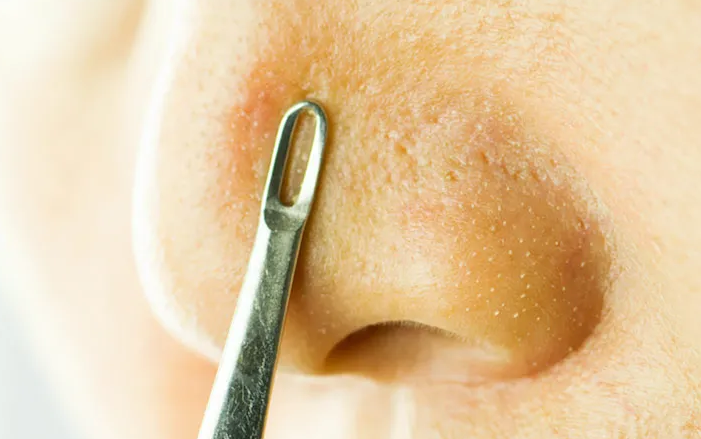
Полоски и маски действуют мягче, но злоупотреблять ими не следует, так как после извлечения сальной нити, возможно транзиторное изменение транспорта кожного сала и как следствие, временная сухость кожи, на которую сальные железы могут отреагировать усилением работы. Помимо этого, организм старается восстановить сальные нити и может так же наблюдаться усиление продукции кожного сала. Полоски также могут раздражать чувствительные типы кожи из-за довольно агрессивного химического состава клея.

Полоски наносятся непосредственно на чистую кожу на 10-15 минут, пока не затвердеют. Они действуют, прилипая как к угрям, так и к сальным нитям, таким образом, удаляя их с поверхности кожи при снятии полоски с кожи.
2. Салонная ультразвуковая чистка или домашние УЗ-аппараты

Более щадящий, но и более энерго и времязатратный метод.
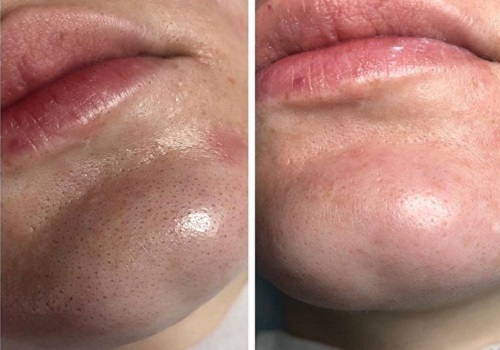
3. Наружная терапия
Отшелушивающие и кератолитические средства
- Салициловая кислота (BHA), способствует растворению излишков кожного сала
Ежедневное использование 0,5 -2% салициловой кислоты в качестве очищающего средства избавит от видимых проявлений сальных нитей, при этом не нарушая естественное строение сально-волосяного комплекса. Гликолевая кислота (AHA), входит в состав многих косметических средств и так же неплохо отшелушивает.
Наружные ретиноиды, Ниацинамид Бензоила пероксид 1-2%. Помогают контролировать уровень выработки кожного сала. Но имеют противопоказания, поэтому лучше проконсультироваться с дерматологом
4. Вакуумные аппараты. Лично у меня вызывают большое сомнение в эффективности. Есть подозрение, что механизм их действия связан с механическим сдавливанием фолликулов, а не с вытягиванием их содержимого вакуумом.
На этом сегодня всё. Если остались вопросы, постараюсь ответить в комментариях.
Спасибо за внимание!
"Кровавая роса" - гемангиомы кожи
Несмотря на то, что красные "родинки" на коже встречаются чрезвычайно часто и имеются практически у каждого взрослого человека, упорно бытует мнение, что их появление непременно связано с "зашлакованностью печени", даже некоторые врачи на вопросы пациентов о происхождении этих новообразований небрежно бросают: - "Гемангиомы. Печень надо бы почистить".
Что на самом деле из себя представляют гемангиомы и связано ли их появление с печенью рассмотрим ниже.
ВНИМАНИЕ! Статья о новообразованиях кожи, которые не бывают приятными на вид, просьба брезгливым, впечатлительным и трапезничающим, пролистать этот пост в ленте. =)
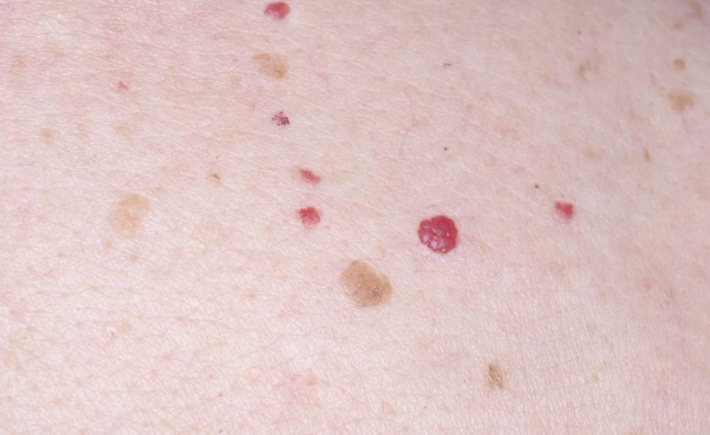
Термин «гемангиома» исторически употребляется для определения вообще любых сосудистых аномалий и является очень общим и не всегда точным.
Гемангио́ма (от греч. haima — кровь + angeion — сосуд + -oma — окончание, обозначающее опухоль) — доброкачественное новообразование из аномально разросшихся клеток внутренней поверхности кровеносных сосудов (эндотелия).
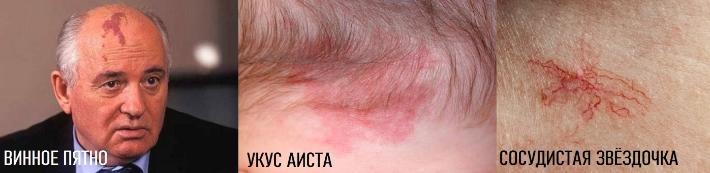
Существуют определённые трудности диагностики, связанные с путаницей в терминологии и схожестью различных видов сосудистых аномалий. Помимо этого, зачастую используются устаревшие и(ли) разговорные названия (земляничная гемангиома, винное пятно, лососевое пятно, укус аиста) или гистологические термины (капиллярная, кавернозная гемангиома), которые невозможно определить на глаз. Их применение в практической медицине бесполезно и приводит к диагностическим и лечебным ошибкам.
В настоящее время для диагностики рекомендуется использовать только классификацию, утвержденную международным обществом по изучению сосудистых аномалий (ISSVA).
Что интересно, наш сегодняшний предмет обсуждения - вишнёвые ангиомы не включены в эту классификацию, хотя они определённо имеют выраженные клинические и гистопатологические особенности и широко распространены у населения.
Итак, вишневая ангиома она же: ангиома сенильная Дюбрея, пятна Кемпбелла де Моргана, старческая гемангиома. В английском языке синонимов ещё больше - senile angioma, angioma eruption, angioma tuberosum, senile ectasia, angioma nodulare cutis, perles sanguines, ruby spots (Это к вопросу о путанице в названиях, диагнозах и нозологиях).
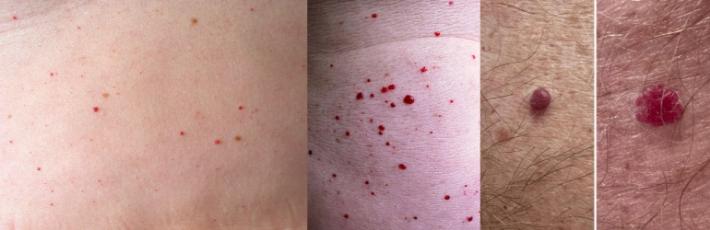
Это широко распространённые доброкачественные, безвредные кожные новообразования, представляющие собой плоские пятна или куполообразные эластичные бугорки с гладкой поверхностью; первоначально рубиново-красные, позднее темно-красные, бордовые или фиолетовые, размерами обычно от одного до пяти миллиметров. Могут быть также в виде многочисленных красных точек, похожих на петехии размером менее миллиметра.
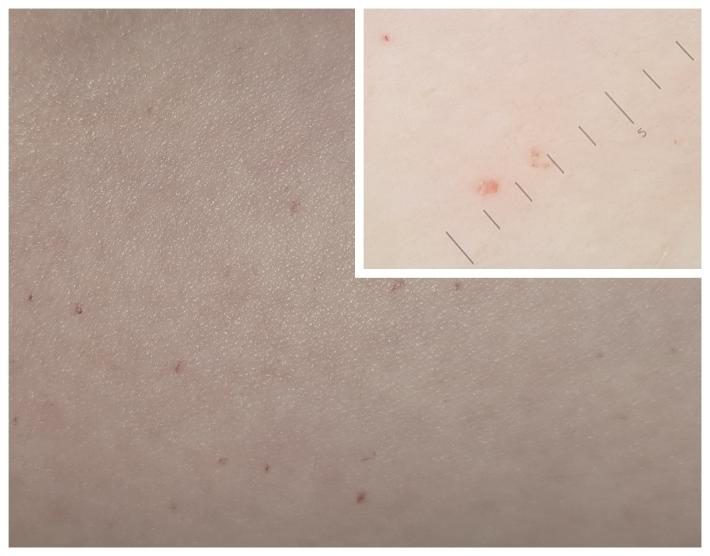
Развиваются, как правило, с точечного, интенсивно-красного пятнышка, постепенно (в течение месяцев) увеличивающегося и образующего выпуклый бугорок, который со временем может приобрести дольчатый или даже полипозный вид.
Вишнёвые ангиомы могут встречаться на любой части тела, где есть кровеносные сосуды (за исключением слизистых) поодиночке, или быть очень многочисленными, диссеминированными.
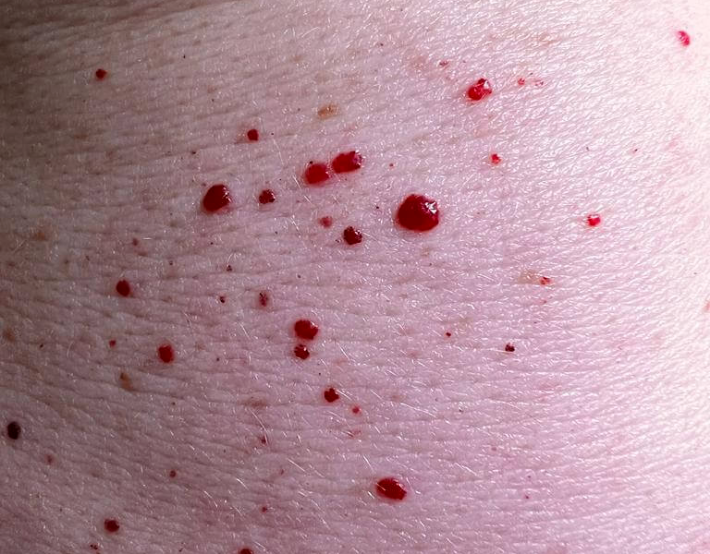
Цвет вишнёвых ангиом может меняться в зависимости от длительности их существования и с возрастом пациента - давние образования и ангиомы у пожилых пациентов как правило темнее, за счёт более глубокого залегания в дерме. В случае тромбоза (например, после травмы) вишнёвые ангиомы могут становиться практически чёрными.
Есть наблюдения, что при гипоксии организма все имеющиеся ангиомы приобретают синюшный оттенок, а при нормализации состояния, возвращают исходную ярко-красную окраску. Иногда можно заметить светлый ареол вокруг ангиомы.
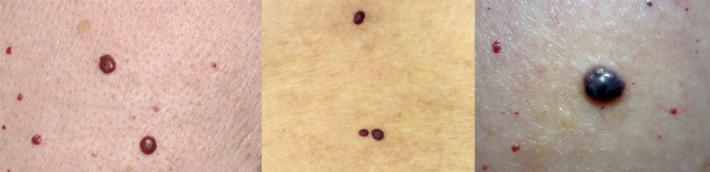
Механизм образования
Вишневые ангиомы развиваются из микрососудов - капилляров (от лат. capillaris — волосяной), которые являются самыми тонкими сосудами в организме человека, стенки капилляров состоят всего из одного слоя клеток. Капилляры образуют обширные сети между артериями и венами, питая каждую клетку организма.
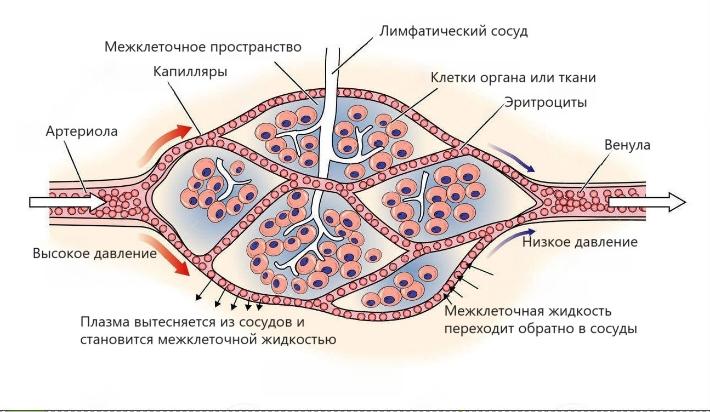
Основной причиной вишневых ангиом является локальное увеличение количества капилляров кожи и пролиферация (усиленное деление) эндотелиальных клеток. В результате чего, капилляры значительно расширяются за счёт стенок (просвет их при этом сужается), скопления расширенных капилляров образуют дольки, становясь видимыми через эпидермис.
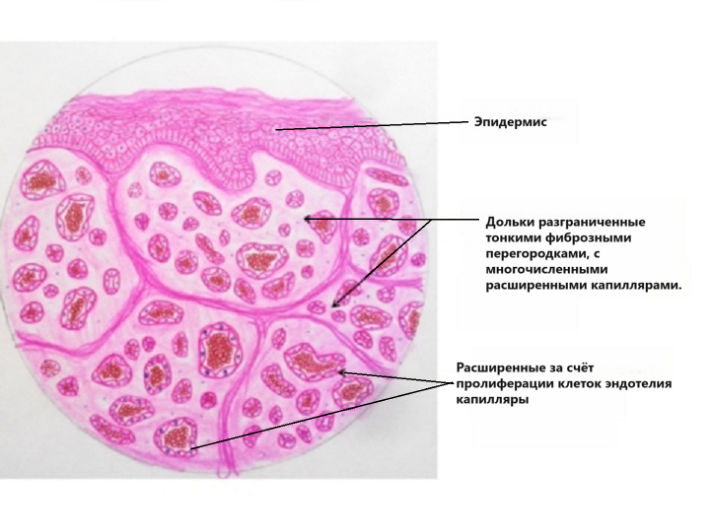
Учитывая, что формирование вишнёвой ангиомы связано с аномальной пролиферацией клеток капилляров, технически она является доброкачественной опухолью. Почему это происходит не известно. Так как вишневые ангиомы в основном появляются после 30-40 лет, считается, что основная причина - накопление мутаций, связанных со старением и различными внешними повреждающими факторами, воздействующими на кожу в течение жизни. Хотя установлена связь вишнёвых ангиом с некоторыми заболеваниями, злокачественными новообразованиями и определёнными химическими воздействиями, в основном они развиваются у соматически здоровых людей и, вероятно, являются естественными спутниками старения организма.
Предполагаемые причины и факторы риска
Возраст, как уже говорилось выше. В зарубежных источниках указывается, что вишневые ангиомы наблюдаются у 5% подростков и 75% взрослых старше 75 лет. Но по моим личным наблюдениям, частота вишнёвых ангиом у лиц старше 50 лет стремится к 100%.
Генетические мутации определённо играют роль в развитии вишнёвых ангиом. Существует несколько исследований, согласно которым, в большинстве исследованных гемангиом были обнаружены соматические миссенс-мутации в генах GNAQ и GNA11.
Гормональные факторы. Беременность и повышение уровня гормона пролактина, например, при гормонпродуцирующих опухолях. Имеются отдельные сообщения о появлении сотен ангиом во время беременности и их разрешении после родов.
Эруптивные вишневые ангиомы. Этот термин указывает на внезапное развитие множественных и распространённых вишневых ангиом. Они могут наблюдаться при следующих состояниях:
Некоторые заболевания могут вызывать образование множественных ангиом. Если у молодого пациента появляются множественные вишнёвые ангиомы, важно помнить о возможности наличия наследственных (семейных) кавернозных мальформаций. Образования могут быть более синюшного оттенка, в отличии от типичного красного цвета вишневых ангиом.
В случае, если ангиомы окружены пурпурным венчиком, следует исключить амилоидоз.Воздействие некоторых лекарственных препаратов. Имеются данные о возникновении множественных вишнёвых ангиом на фоне применения Циклоспорина, Рамуцирумаба, Тамсулозина, Бромидов. В виде побочного эффекта от местного применения крема с азотистым ипритом для лечения витилиго.
Воздействие химических веществ, например после воздействия 2-бутоксиэтанола (растворитель для красок, чистящих средств, чернил). Имеются данные о возникновении множественных ангиом у иранских жертв химических атак 1988 года.
Хроническая реакция трансплантат-хозяина. Эруптивные ангиомы бывают связаны с болезнью "трансплантат против хозяина" (осложнение, возникающее, когда после трансплантации стволовых клеток или костного мозга в результате того, что пересаженный материал начинает атаковать организм реципиента).
Есть некоторые данные, согласно которым эруптивные вишневые гемангиомы связаны с лимфопролиферативными заболеваниями (группа заболеваний, при которых наблюдается неконтролируемая выработка белых кровяных телец - лимфоцитов). Возможным механизмом является гиперсекреция фактора роста эндотелия сосудов в ответ на повышенный уровень интерлейкина. Поэтому предполагается, что если у пациента внезапно обнаруживаются множественные вишнёвые ангиомы, наряду с системными симптомами и лимфаденопатией, его следует обследовать на наличие мультицентрической болезни Кастлемана и других лимфопролиферативных нарушений.
Вирус герпеса человека-8 (HHV8). Одно исследование показало, что в 53% случаях эруптивных вишнёвых ангиом был обнаружен вирус герпеса-8.
Иммуносупрессия. Согласно одному обсервационному исследованию, хроническая иммуносупрессия, будь то ятрогенная или связанная со старением, тесно связана с эруптивными вишневыми ангиомами.
Вакцинация против COVID-19. Имеется одно сообщение о случае, когда у 55-летней женщины развились эруптивные вишневые ангиомы после первого этапа вакцинации против COVID-19, а затем после второй дозы.
А как же печень?
Откуда же взялось убеждение о связи вишнёвых ангиом с заболеваниями печени?
По всей видимости из-за известного симптома в виде "сосудистых звёздочек" (телеангиэктазий) при циррозе печени.
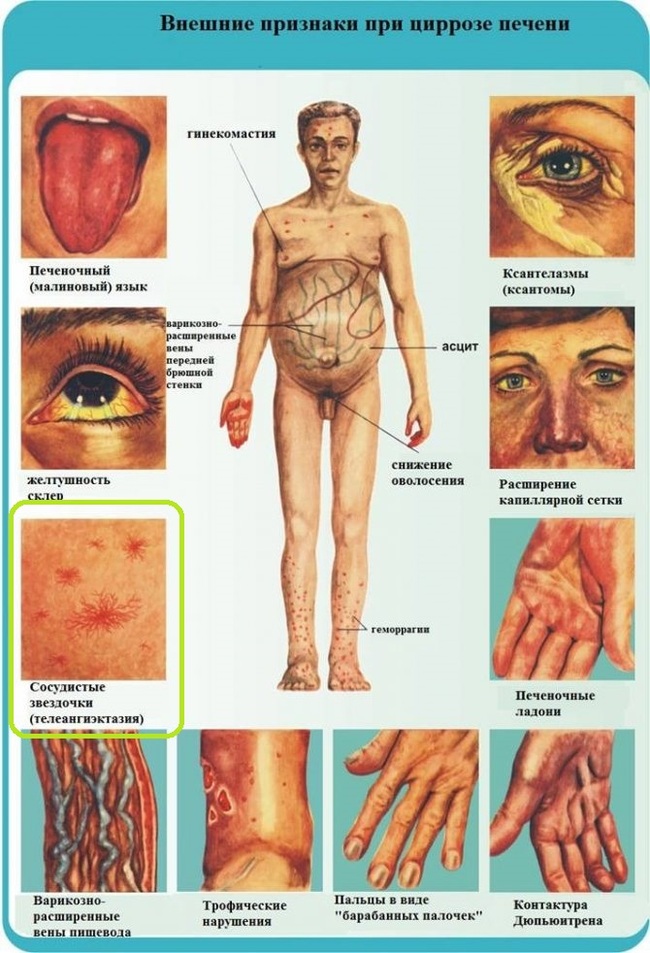
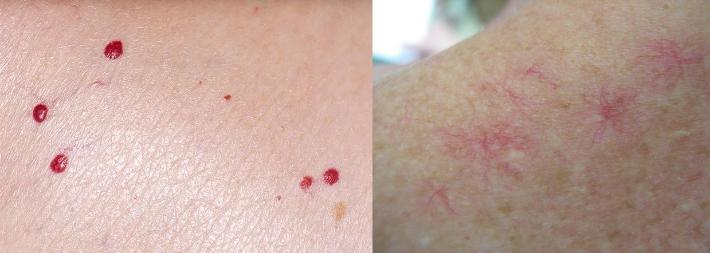
Несмотря на то, что телеангиэктазии и вишнёвые ангиомы это абсолютно разные по механизму развития состояния - первые являются результатом стойкого расширения (эктазии) сосудов, а вторые, как выше упоминалось, относятся к доброкачественным опухолям, многие люди упорно считают безобидные ангиомы признаком заболеваний печени, что в корне неверно и разница довольно очевидна.
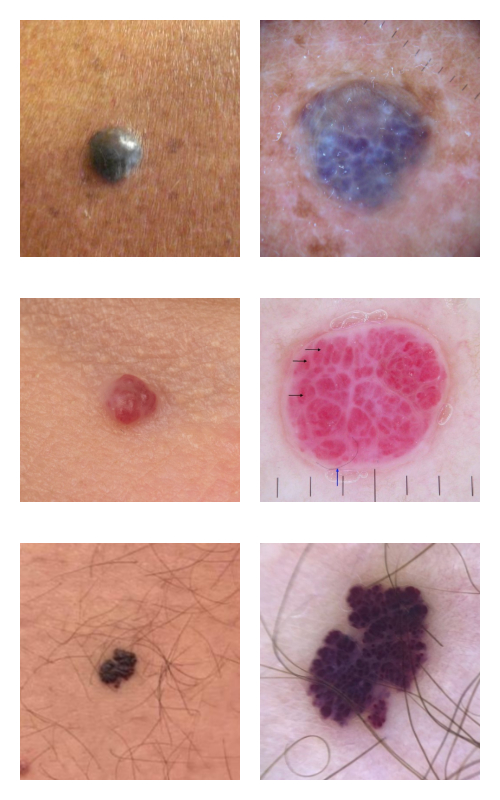
Диагностика
Вишнёвые ангиомы определяются клинически на основании визуальных характеристик и затруднений с диагнозом как правило не бывает. В редких спорных случаях достаточно осмотра с помощью дерматоскопа, чтобы определить признаки сосудистого строения в виде характерных лакун со светлыми перегородками.
Другим диагностическим инструментом является оптическая когерентная томография, которая помогает определить размеры, глубину ангиомы и потенциально может предсказать реакцию образования на лазерную терапию.
Гистологическое исследование необходимо в сложных случаях, особенно, при подозрении на злокачественность, в этом случае новообразование должно быть удалено полностью и отправлено на гистопатологическое исследование.
Дифференциальная диагностика
Как правило, вишнёвые ангиомы сложно спутать с каким-либо иным кожным образованием, но любой врач должен держать в голове что некоторые заболевания могут имитировать безобидные ангиомы:
Телеангиэктазии
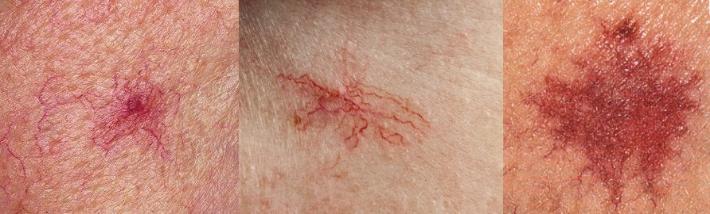
Сложно спутать с чем-либо ещё, благодаря характерной особенности в виде маленького центрального бугорка и расходящихся от него сосудов - паукообразная форма. Ещё один признак - обесцвечивание при надавливании предметным стеклом и быстрый возврат окраски после прекращения давления.
Меланома беспигментная (амеланотическая)
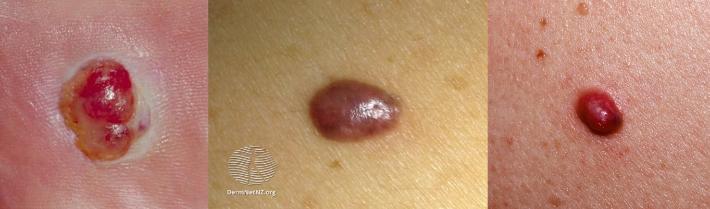
Самое грозное кожное новообразование. Узловую форму, в принципе, можно спутать с ангиомой. Диагностическими критериями будут: быстрый рост, изъязвление, кровоточивость, часто присутствует болезненность.
Пиогенная гранулёма
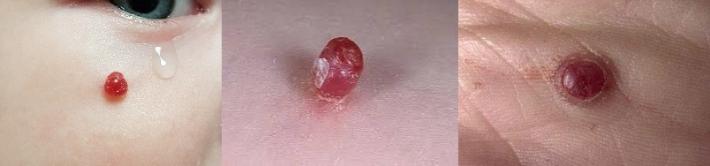
Доброкачественное образование, которое возникает в результате травматизации кожи, отличительными особенностями является блестящая, "влажная" поверхность, выраженная кровоточивость, частое наличие "воротничка" эпидермиса у основания образования.
Ангиокератома
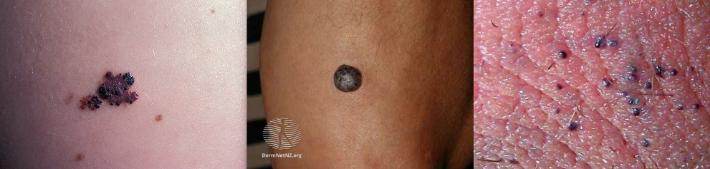
Доброкачественное гиперкератотическое образование на коже, состоящее из расширенных субэпидермальных капилляров и сопровождающееся нарушениями ороговения. Часто встречается на половых органах. За счёт утолщения эпидермиса над расширенными сосудами, обычно чёрного цвета.
Петехии при других состояниях и заболеваниях
Петехиальная сыпь (точечные кровоизлияния) связана с выходом крови из капилляров кожи и может возникать из-за нарушений в работе многих систем организма, при длительном приеме некоторых лекарственных препаратов, при инфекционных заболеваниях (сепсис, тиф, скарлатина и др.), а также при физическом воздействии на кожу из-за которого возникает повреждение внутрикожных сосудов (при ношении слишком тесной одежды из грубой ткани, при физической травме кожи) или при натуживании.
Лечение вишнёвых ангиом
Специфического лечения не существует, да и лечение, как правило, не требуется, за исключением случаев локализации ангиом в местах, подвергающихся частой травматизации.
Пациенты обычно хотят удаления образований сугубо в косметических целях. Хирургическое удаление является основным методом, но можно так же удалять с помощью криотерапии, склеротерапии, лазеров.
Неодимовый лазер Nd:YAG дает лучшие результаты при лечении доброкачественных сосудистых очаговых образований. Но возможно развитие стойкой гиперпигментации в очагах воздействия, особенно у смуглых людей.
Криодеструкция на мой взгляд, достаточно сомнительный метод в случае ангиом. При удалении жидким азотом, требуется некоторая компрессия образования. Желательно проводить процедуру специальным крио-пистолетом, имеющим зонд для такой компрессии.
Радиоволновое удаление. Мелкие ангиомы удаляются без анестезии с использованием электрохирургического инструмента небольшой мощности. В случаях более крупных вишневых ангиом применяется тангенциальная эксцизия после инъекции лидокаина и эпинефрина. Склеротерапия раствором натрия тетрадецилсульфата 3%.
Ещё раз хочу напомнить, что вишнёвые ангиомы абсолютно доброкачественны и безвредны. И, за редким исключением, не являются признаком какого-либо заболевания, наличия паразитов, зашлакованности организма и тому подобного.
Спасибо за внимание!
Ответ на пост «Может быть кому то будет полезно что "Ларошпозей" помогает ;)»

Всю жизнь ходила с чистой кожей, а лет в 40, приплыли. В детстве и юношестве Боженька миловал,а сейчас - просто пипец. За восемь лет что я только не перепробовала.
На носу вечно воспаления,сам носяра - красный, как у алкаша. Штук по семь белых гнойников.
Помогла копеечная китайская мазь, с wb.
Заказывала купальник, на ягодках, вывалиласьконтекстная реклама. Княпнула...
Честно говоря, сама в шоке. Я не знаю, что они туда кладут, и что лОжат, но по мне, даже если я по ночам от этого светиться начну - пофиг. Бомбический эффект, с первого применения.
Может быть кому то будет полезно что «Ларошпозей» помогает ;)

Буду краткой - акне с 18 лет , сейчас мне 23 и может быть становится лучше? На первом фото так было всегда , с аптечными средствами типа « регецин,метрогил и д.р»
А это фото я радостно сделала спустя 2 месяца использования заветных баночек , по рекомендации дерматолога . Но не с первого раза я узнала эти секретики , сперва мне выписывали «Эффезел» но я принципиально настояла , что пока не попробуем что-то элементарное , не будем прибегать к тяжелой артиллерии которая нафиг выжигает все и вся .
И вот, методом проб я выявила эти средства для себя как помощь в лечении акне . Что я только не делала , и сахар не ела , и мучное не ела , это не влияет на мою кожу - но есть и одна загвоздка , у людей с СПКЯ (синдром поликистоза яичников) прыщи это плевое дело ;) Так же стоит задача избавиться от постакне, но это уже другая история!





Здоровой кожи вам ! Делитесь , что вам помогло ?
"Не виноватый я! Он сам растёт!"(c) Вирус папилломы человека
Ещё пару месяцев назад я в комментариях обещала написать про так называемые папилломы и прочие телесные наросты, но честно говоря, ленилась, так как заболевание не сказать чтоб сильно интересное, а чтобы хоть как-то обосновать появление в интернете 100500-ой статьи на эту тему хотелось максимально раскрыть её со всех сторон, потому написание несколько затянулось как по времени, так и по количеству знаков.
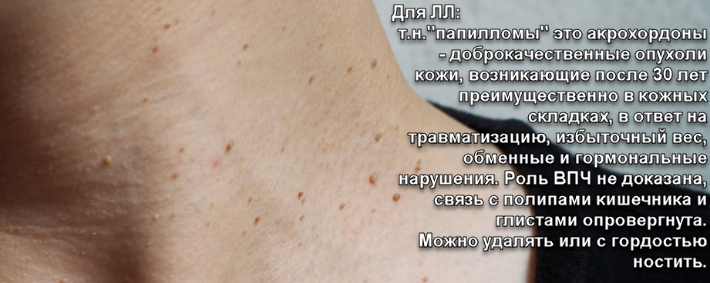
Для начала, имеет смысл разобраться с некоторой терминологической путаницей. Папиллома - это доброкачественная опухоль кожи или слизистой оболочки, ассоциированная с вирусом папилломы человека. Вирус папилломы человека является строго эпителиотропным, то есть может вести свою деструктивную деятельность только в нижнем (базальном) слое эпителия кожи и слизистых оболочек. Истинные папилломы представлены такими образованиями как: вирусные бородавки, остроконечные кондиломы и прочие папилломатозные образования слизистых оболочек внутренних полостей и органов.
А вот часто встречаемые мелкие кожные образования в области складок шеи и подмышек хоть, в народе также зовутся папилломами, но в большинстве случаев к вирусу папилломы отношения не имеют и называются акрохордонами (они же: фиброэпителиальные полипы, мягкие фибромы, скинтэги/skin tag и т.д.).
Если мы углубимся в лингвистические дебри, то слово папиллома происходит от "papilla" - сосок\бугорок и суффикса "ома", обозначающий опухоль. То есть, буквально - опухоль из сосочков.
Акрохордон от "akros" - составная часть сложных слов, означающая: "относящийся к верхушке" и от "chorde" - струна; то есть можно перевести как - навершие на тонком основании. Собственно, если сравнить истинные папилломы и акрохордоны, то можно заметить очевидное соответствие названиям.
Акрохордоны упоминал в своих трактатах ещё древнеримский учёный Авл Корнелий Цельс (A. Cornelii Celsi "Medicinae Libri Octo")

Так что, эта проблема преследовала человечество с незапамятных времён, что наверное косвенно исключает, либо минимизирует влияние современных факторов типа изменения климата, пищевых добавок, ГМО и прочих 4G излучений.
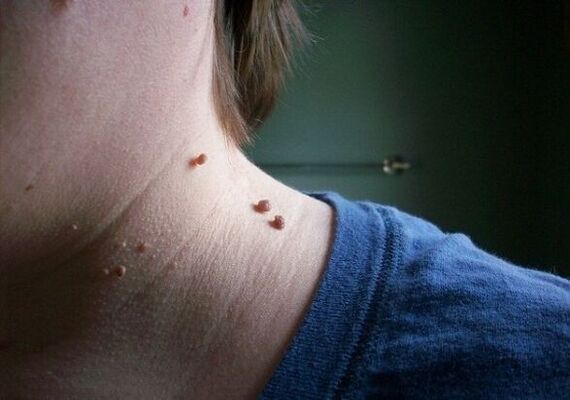
Акрохордоны обычно появляются после 30 лет, одинаково часто у женщин и мужчин. Примерно половина взрослого населения имеют хотя бы один акрохордон, а после 50-ти лет эти новообразования встречаются на коже более 70% людей. А вот после 70-ти лет новые образования уже не появляются. Отмечается тенденция к появлению акрохордонов у детей и подростков, что ранее встречалось достаточно редко. По-видимому, это связано с увеличением количества детей с избыточной массой тела и нарушениями обмена веществ.
Причины возникновения акрохордонов до сих пор точно не установлены, но предрасполагающие факторы выделены достаточно чётко:
Частое раздражение кожи в естественных складках, главным образом у людей, страдающих ожирением - больше складок - больше площадь трения и травматизации.
Изменение гормонального фона как физиологическое, так и патологическое - повышенный уровень эстрогена и прогестерона во время беременности и высокий уровень гормона роста при акромегалии являются причинами роста множественных акрохордонов. У женщин в менопаузе также отмечается увеличение количества этих образований.
Метаболические нарушения, резистентность к инсулину
Диабет II типа
Нарушенный липидный профиль
Сердечно-сосудистые заболевания
Генетическая предрасположенность
Некоторые ученые предполагают, что акрохордоны могут возникать из-за нормальных возрастных изменений, вследствие которых происходит неравномерная потеря эластичности кожей. Отдельные участки со значительным снижением количества эластических волокон оказываются зажатыми участками с более плотным содержанием волокон, вследствие чего клетки кожи начинают усиленно делиться в этих местах. Вероятно в таком случае задействованы сложные механизмы регуляции в виде эпидермального фактора роста (EGF), альфа-фактора роста тканей (TGF) и факторов роста фибробластов (FGF).
Другие же исследования предполагают, что информационные молекулы цитокины(TRAIL), тучные клетки и фактор некроза опухолей (TNF-альфа) могут играть роль в формировании акрохордонов. После травмы кожи в виде трения, TRAIL активируется и может вызывать миграцию медиаторов воспаления - тучных клеток в кожу. Тучные клетки, в свою очередь, высвобождают TNF-альфа. Последние, посредством прямого или косвенного взаимодействия с фибробластами и кератиноцитами, могут инициировать некоторые изменения, которые приводят к образованию акрохордонов.
Связь с вирусом папилломы человека (ВПЧ)
Ранее считалось, что появление акрохордонов связано с вирусом папилломы человека, об этом заявили британские учёные в 1998 году, опубликовав исследование, согласно которому ДНК ВПЧ типов 6/11 была обнаружена в 88% исследованных акрохордонах.
В дальнейшем подобную работу провели индийские исследователи, но с немного более скромным результатом - обнаружено наличие ДНК ВПЧ 6/11 лишь в 48,6% исследованных акрохордонах.
В 2012 году учёные иранского НИИ не смогли обнаружить вирусную ДНК в исследуемых тканях акрохордонов, Согласно результатам этого исследования, никакой связи между акрохордонами и вирусами папилломы человека низкого и высокого риска не выявлено.
В 2020 году южнокорейские исследователи так же не обнаружили ДНК ВПЧ ни одного из двадцати типов на которые проверяли исследуемые акрохордоны, объяснив это так:
мы подозреваем, что это несоответствие может быть связано с возможностью включения вирусных бородавок в качестве исследуемого образца в предыдущие исследования акрохордона из-за клинического сходства между ним и бородавками.
То есть, на данный момент, связь акрохордонов с ВПЧ научными исследованиями не подтверждена и отрицается. Следовательно, акрохордоны считаются не заразными!
Излюбленные места произрастания акрохордонов - телесные складки
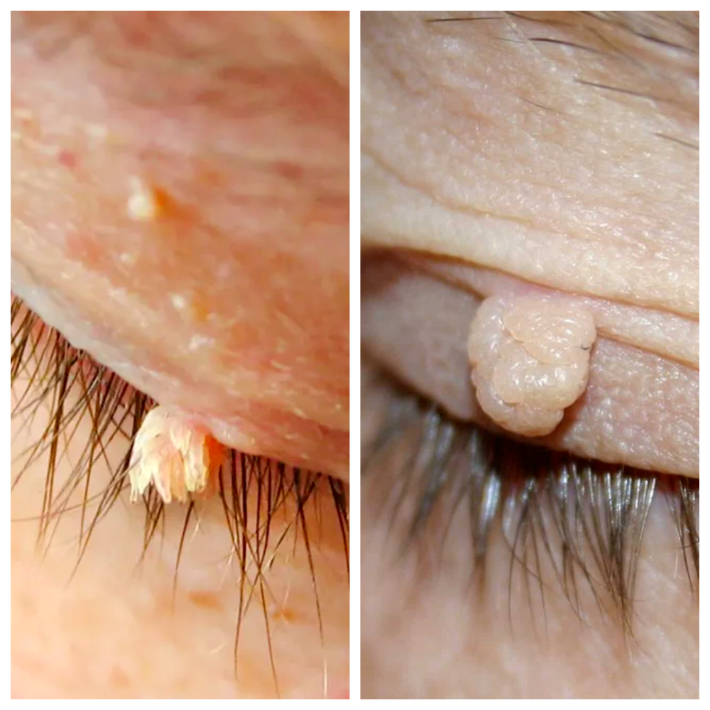
Чаще всего образования формируются (в порядке убывания частоты встречаемости) на коже: подмышечных впадин, шеи, паховых и аногенитальных складок, областях под молочными железами, коже век, локтевых и коленных сгибов.
Но могут появиться на любом участке кожного покрова кроме ладоней и подошв.
Внешний вид, цвет и размеры акрохордонов могут значительно варьироваться от едва заметных бугорков цвета окружающей кожи до гигантских гладких или дольчатых образований красно-коричневой или почти чёрной окраски.
Клиническая картина акрохордонов
Условно можно разделить акрохордоны на несколько типов в зависимости от размеров и внешних особенностей.
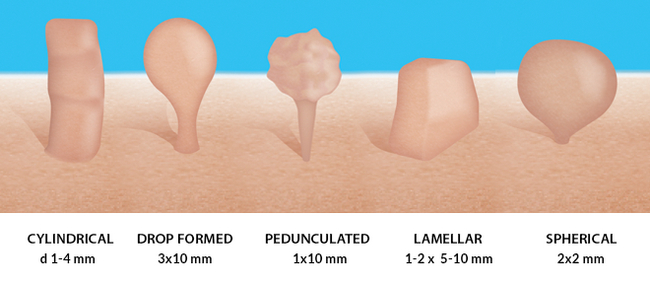
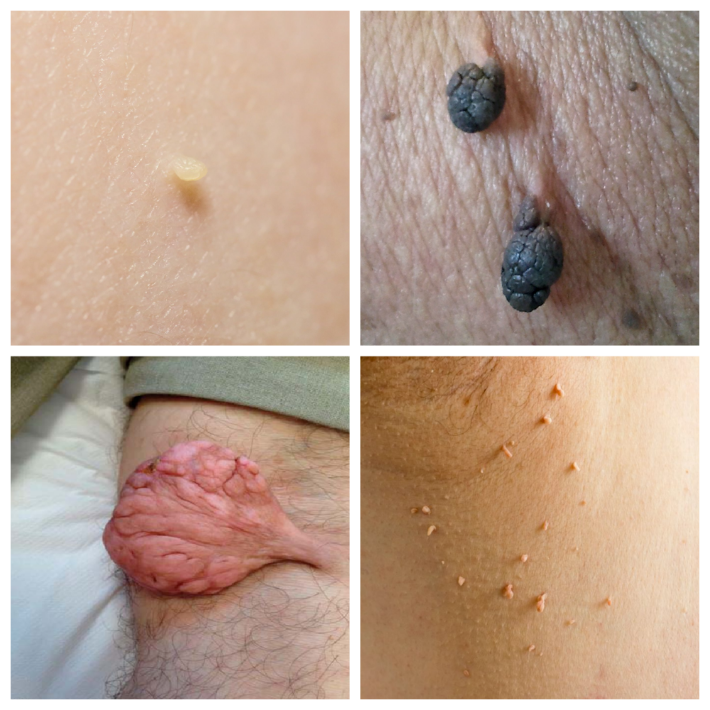
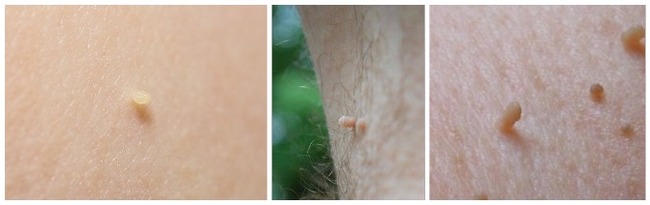
Цилиндрические акрохордоны - мелкие, несколько вытянутые образования 0,5 - 4 мм, напоминающие столбики. Частое место локализации – шея, подмышки, кожный покров локтевых суставов. Эти новообразования обычно имеют телесный цвет, не вызывают у пациента физиологических неудобств – не чешутся, не болят, не сопровождаются иными симптомами
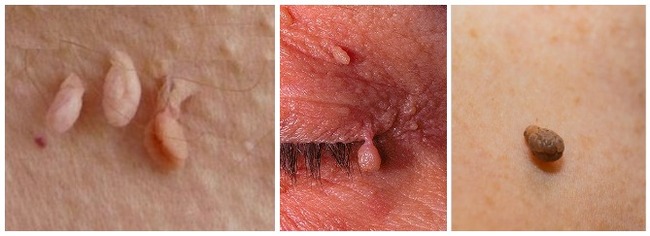
Каплевидные акрохордоны. Имеют несколько вытянутую форму в виде капли или мешочка размером от 3 мм, соединяются с кожей узкой . Могут быть пигментированными - бежевого, коричневого или темно-коричневого цвета. Обнаруживаются на любых участках кожи, в том числе на локтевых сгибах, в паховых складках, на спине. Как правило, не беспокоят пациента, но могут зацепляться одеждой, аксессуарами, травмироваться и кровоточить
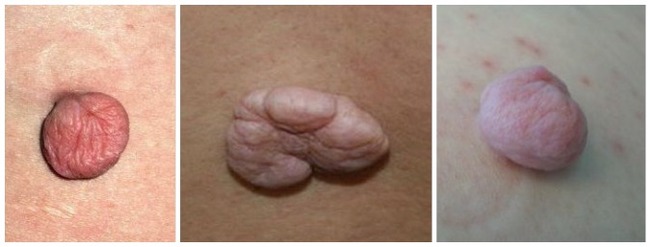
Акрохордон на ножке - округлое, мясистое образование, обычно от 0,5 до 2 см, с рыхлой, складчатой или дольчатой поверхностью, сидящее на тонкой ножке. Как правило телесного или разных оттенков розового цвета Врачами часто диагностируется как мягкая фиброма. В норме не чешется, не болит, не беспокоит своего "владельца"
Ламеллярные акрохордоны. Относительно широкие и плоские образования на длинном узком основании, напоминают пластинки или куриные гребешки. Часто пигментированы и сгруппированы по несколько штук, размерами от 0,5 дл 1,5 см
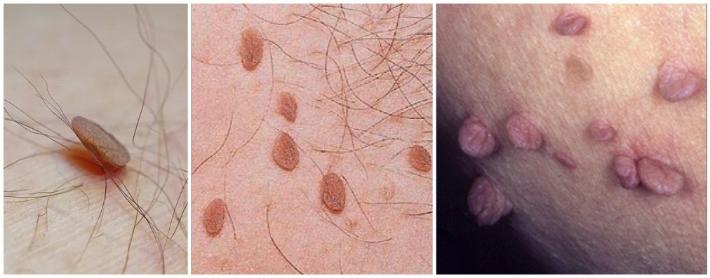
Сферические акрохордоны. Мелкие - около 2-3 мм, часто множественные образования, у смуглых людей более пигментированы, чем окружающая кожа. Имеют округлую форму и достаточно ровную, иногда даже гладкую поверхность, могут находится на широком основании, чем затрудняют диагностику, так как маскируются под другие новообразования, в том числе и "родинки". Излюбленная локализация - кожа шеи и век

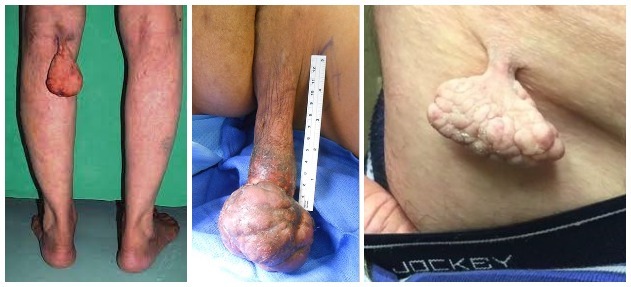
Отдельно можно выделить гигантские акрохордоны, которые хоть и встречаются весьма редко, но достигают впечатляющих размеров. Люди живут с ними годами, следовательно, несмотря на казалось бы очевидный дискомфорт, острой потребности избавиться от подобного довеска не испытывают.
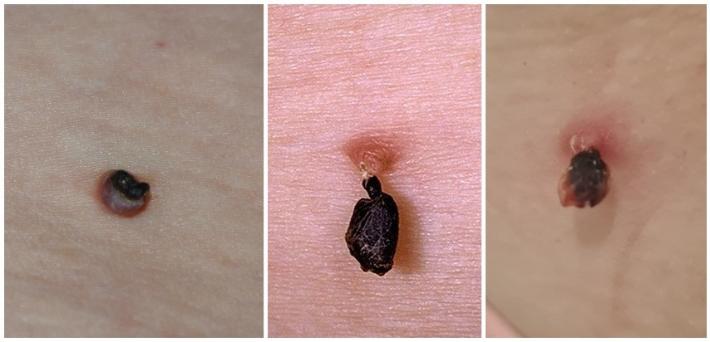
Акрохордоны могут подвергаться некрозу и самоампутации вызванными перекрутом основания или травматизацией. Никакого дискомфорта и вреда здоровью это не причиняет.
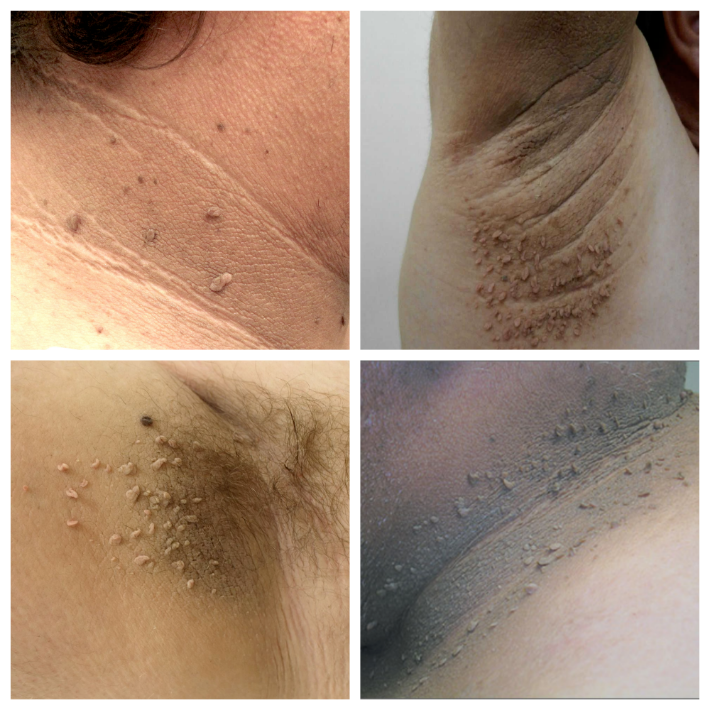
Важным симптомом служит появление тёмной пигментации кожных складок (чёрный акантоз) вкупе с единичными или множественными акрохордонами, что служит кожным маркером развития инсулинорезистентности - нарушения обмена веществ, при котором клетки-мишени не реагируют на нормальные уровни циркулирующего инсулина, что приводит к компенсаторной гиперинсулинемии и развитию сахарного диабета.
Обычно для постановки диагноза достаточно анамнеза и клинической картины и дополнительные методы обследования не требуются (их и не разработано в отношении акрохордонов). В редких сомнительных случаях, когда имеются признаки иных кожных новообразований, возможно гистологическое исследование
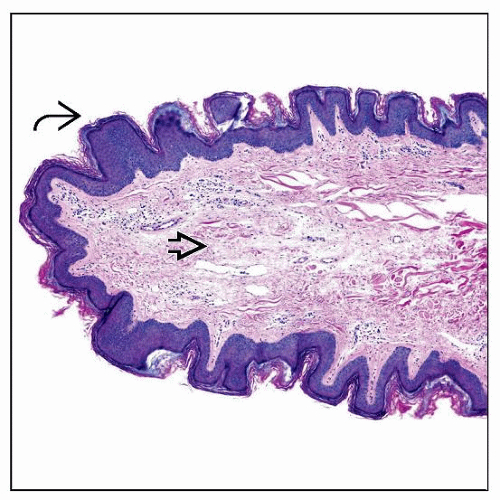
Гистологически выявляется фиброзная ткань, подобная сосочковому слою дермы, состоящая из диссеминированных коллагеновых волокон, расширенных капилляров и лимфатических сосудов, характерно отсутствие придаточных структур, таких как волосяные фолликулы или потовые железы, но может встречаться зрелая жировая ткань (особенно в крупных образованиях) и нервные волокна.
Снаружи фиброзно-сосудистая часть покрыта многослойным плоским эпителием. В крупных акрохордонах эпидермис может быть акантолитический (с щелями и промежутками между клеток), уплощенный. Характерен вид напоминающий лист папоротника.
Мелкие акрохордоны напротив могут демонстрировать гиперплазию (утолщение) эпидермиса или изменения, напоминающие себорейный кератоз (кератотические кисты и гиперпигментацию в базальном слое). Центральное тканевая область состоит из рыхло расположенных коллагеновых волокон с расширенными кровеносными сосудами.
На рисунке тонкой стрелкой указан эпидермис, имеющий вид листа папоротника (фиолетовый цвет). Толстая стрелка расположена в области фиброзно-сосудистой части (розовый цвет).
Наиболее распространённые мифы об "папилломах" (акрохордонах):

Эти новообразования вызваны ВПЧ и, соответственно, заразные.
Инфекционная природа и заразность отрицается современными исследователями.
Появление папиллом, говорит о паразитах в организме
Никакой связи с паразитарной инвазией никогда не упоминалось в отечественной и зарубежной литературе.
Папилломы от зашлакованности организма, нужно чистить печень/почки/кишечник
Существует определённая связь акрохордонов с некоторыми заболеваниями, но "чистки" организма в понимании торговцев БАДами от "папиллом" не помогут.
Папилломы на теле связанны с полипами кишечника, нужно делать колоноскопию!
Группа исследователей из Египта проверили распространенность полипов толстой кишки среди пациентов с акрохордонами. 200 пациентов с акрохордонами обследовали физикально (в т.ч. определили ИМТ), лабораторно (уровень глюкозы, скрытая кровь в кале). Тем, у кого была выявлена кровь, была проведена колоноскопия с резекцией всех выявленных полипов. Лишь у 3,5% всех пациентов были выявлены полипы, в остальных случаях либо не было ничего выявлено, либо был диагностирован язвенный колит. По мнению исследователей простое присутствие акрохордонов не коррелирует в значительной степени с наличием полипов толстой кишки и не оправдывает скрининговую колоноскопию, если не выявлены другие метаболические и биохимические маркёры.
Лечение акрохордонов и профилактика.
Специфической профилактики кроме снижения массы тела и коррекцией хронических патологий не существует.
Вылечить акрохордоны можно только путём физического уничтожения любым доступным способом: электрокоагуляция, криодеструкция, хирургическое удаление и так далее, принципиальных критериев в выборе метода нет. Если образования не вызывают дискомфорта, то удалять их не обязательно, никакого вреда здоровью кроме косметического они не наносят, к перерождению и озлокачествлению не склонны.
На этом, пожалуй, закончу, так как получилось неожиданно много. Если кого-то интересует подробное описание методов удаления могу, конечно, написать, но эта информация есть на каждом втором сайте косметологических клиник.
Спасибо за внимание.











